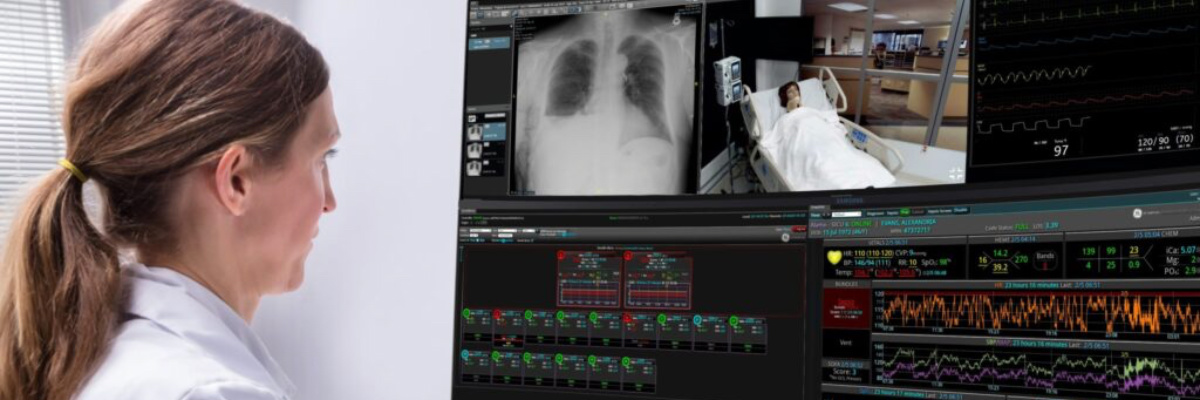
Durante as últimas décadas, uma variedade de sistemas de advertência antecipada (EWS) foram implementados em UTIs hospitalares para alertar sobre mudanças nas situações dos pacientes que possam sinalizar deterioração clínica.
Esses incluem sistemas que classificam a gravidade dos sintomas com base em parâmetros de sinais vitais, bem como sistemas de “rastrear e acionar” projetados para mobilizar uma resposta rápida a sinais clínicos anormais.1
Mais recentemente, com a ampla adoção de sistemas de ficha médica eletrônica (EMR - electronic medical record), muitos métodos de monitoramento com advertência antecipada mudaram da prática menos eficaz de classificar manualmente a gravidade da condição de um paciente para sistemas de alerta eletrônico automatizado que utilizam dados de EMR junto com algoritmos de previsão para notificar as equipes de tratamento crítico sobre o declínio da situação do paciente.1,2
Enquanto sistemas de monitoramento que incorporam dados de EMR demonstraram melhorar a detecção precoce de deterioração do paciente, sua eficácia muitas vezes é prejudicada por questões de precisão dos dados sendo comunicados, bem como a capacidade do sistema de monitoramento de acompanhar os sintomas dos pacientes em tempo real.1,2
Desafios ao Monitoramento de UTI Eficaz
Variações na Entrega do Tratamento
Um dos maiores desafios enfrentados por clínicos de UTI tem sido a entrega de tratamento fragmentado e não coordenado que resulta em uma falta de protocolos e comunicações padronizados que possam acompanhar de forma proativa os pacientes em tempo real.
Exacerbado pela falta de profissionais intensivistas de UTI, fluxos de trabalho não coordenados e não adesão a caminhos muitas vezes levam a atrasos na identificação e tratamento apropriado de pacientes com sinais precoces de deterioração.1,2
A Necessidade de Integridade de Dados
Enquanto dados de EMR, juntamente com a tecnologia de aprendizado de máquinas, têm o potencial de prever quais pacientes são mais suscetíveis a declínio, considerando a vasta quantidade de dados discrepantes e fragmentados, os hospitais muitas vezes têm problemas para agregar e visualizar os dados dos pacientes em tempo real para ter um impacto efetivo e preciso na tomada de decisão clínica.
Sem o contexto clínico apropriado, os dados também podem não ter a sensibilidade e especificidade necessárias para apresentar um contexto clínico significativo da situação do paciente.
Sem a capacidade de integrar dados de múltiplos sistemas clínicos e dispositivos para fornecer o contexto do paciente em tempo real, fluxos de trabalho movidos a alertas podem não vir a realmente sinalizar mudanças importantes na condição de um paciente, levando a fadiga de alarme.3
O que é Integração de Dados e Interoperabilidade?
Em um nível de tecnologia de informação, problemas de software como múltiplos fornecedores que não são incentivados a trabalhar juntos, bem como problemas de interoperabilidade e conectividade que impedem a comunicação eficaz de diversos software e sistemas de monitoramento, também prejudicam a capacidade dos hospitais de alavancar os dados de EMR de forma eficaz para monitorar os sinais vitais dos pacientes juntamente com outros dados clínicos. Isso também inclui pontuações de EWS de paciente inseridas manualmente, anotações clínicas ou pedidos do médico que não são compartilhados ou integrados na ficha do paciente.2
Ademais, enquanto ferramentas de monitoramento tradicionalmente focam em pacientes em UTI e no departamento de emergência (DE), pacientes que apresentam sinais não detectados de deterioração em enfermarias hospitalares estão em maior risco de admissão ou readmissão à UTI e até morte4; tudo isso destaca a necessidade de monitoramento e protocolos de alerta eficazes entre diferentes ambientes hospitalares.
Um estudo recente de mortalidade por sepse associada ao hospital observou que uma em 8 mortes por sepse eram potencialmente evitáveis; a maioria foi causada por atrasos na detecção e erros médicos no tratamento.5
Tele-UTI Remota: Um Novo Padrão no Monitoramento de Pacientes
Considerando a falta de profissionais intensivistas de UTI, problemas de integração de dados e interoperabilidade de muitos sistemas de monitoramento de UTI tradicionais, o conceito de uma solução de UTI virtual digital centralizada que combine capacidades de vigilância clínica em tempo real com tecnologia de telemedicina de ponta fornece uma solução inovadora para uma gama de desafios no tratamento de pacientes de cuidados críticos.6
Equipes de UTI “virtuais” podem alavancar a tecnologia para analisar os dados dos pacientes, unindo parâmetros fisiológicos, como sinais vitais e resultados laboratoriais, com os dados de EMR do paciente para prever a deterioração e prestar suporte para a tomada de decisão de tratamento apropriada.
Para tratar da falta de profissionais intensivistas de UTI presenciais — bem como do crescimento da população geriátrica cm condições crônicas -- uma UTI remota pode se estender entre múltiplos ambientes hospitalares, incluindo a UTI, DE e enfermarias gerais, agregando dados de sistemas e dispositivos de uma variedade de fabricantes e fornecendo monitoramento em tempo real 24/7 de valores e tendências anormais de sinais vitais, testes laboratoriais e outros dados clínicos.
O tratamento em tempo real também pode ajudar clínicos que supervisionam casos de pacientes críticos a impulsionar a padronização do tratamento, o que pode levar a resultados melhores.6
Criada com um empreendimento inteiro em mente, uma solução centralizada também pode fornecer uma visão consolidada dos pacientes de múltiplos hospitais dentro de um sistema ou de uma rede inteira, incluindo visualização de forma de onda remota e acesso a imagens de diagnóstico.
De Sistemas de Advertência Antecipara a Plataformas de UTI Virtual
Uma solução de tratamento virtual que integra soluções clínicas inovadoras, foca a atenção clínica em casso de pacientes críticos e reduz a variação no tratamento e representa um passo significativo na evolução do monitoramento de UTI e seu impacto no tratamento de pacientes e resultados para populações de pacientes vulneráveis.
Referências
- A Review of Early Warning Systems for Prompt Detection of Patients at Risk for Clinical Decline, J Trauma Acute Care Surg, Janeiro de 2019. https://www.ncbi.nlm.nih.gov/pubmed/30633094
Acessado em 22 de dezembro de 2019. - A Real-Time Early Warning System for Monitoring Inpatient Mortality Risk: Prospective Study Using Electronic Medical Record Data, J Med Internet Res 2019.
https://cdn.journals.lww.com/jtrauma/Abstract/2019/07001/A_review_of_early_warning_systems_for_prompt.12.aspxAcessado em 22 de dezembro de 2019. - To Catch A Killer: Electronic Sepsis Alert Tools Reaching A Fever Pitch? BMJ Quality and Safety, September 2019.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6702042/Acessado em 23 de dezembro de 2019 - Identifying Patients with Sepsis on the Hospital Wards, Chest, Abril de 2017.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5472513/Acessado em 22 de dezembro de 2019. - Prevalence, Underlying Causes, and Preventability of Sepsis-Associated Mortality in US Acute Care Hospitals, JAMA Network Open, Critical Care Medicine, Fevereiro de 2019.
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2724768Acessado em 23 de dezembro de 2019. - Tele-ICU: Efficacy and Cost-Effectiveness Approach of Remotely Managing the Critical Care, The Open Medical Informatics Journal, 2013.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3785036/Acessado em 23 de dezembro de 2019.